O que é o Edema Macular Diabético?
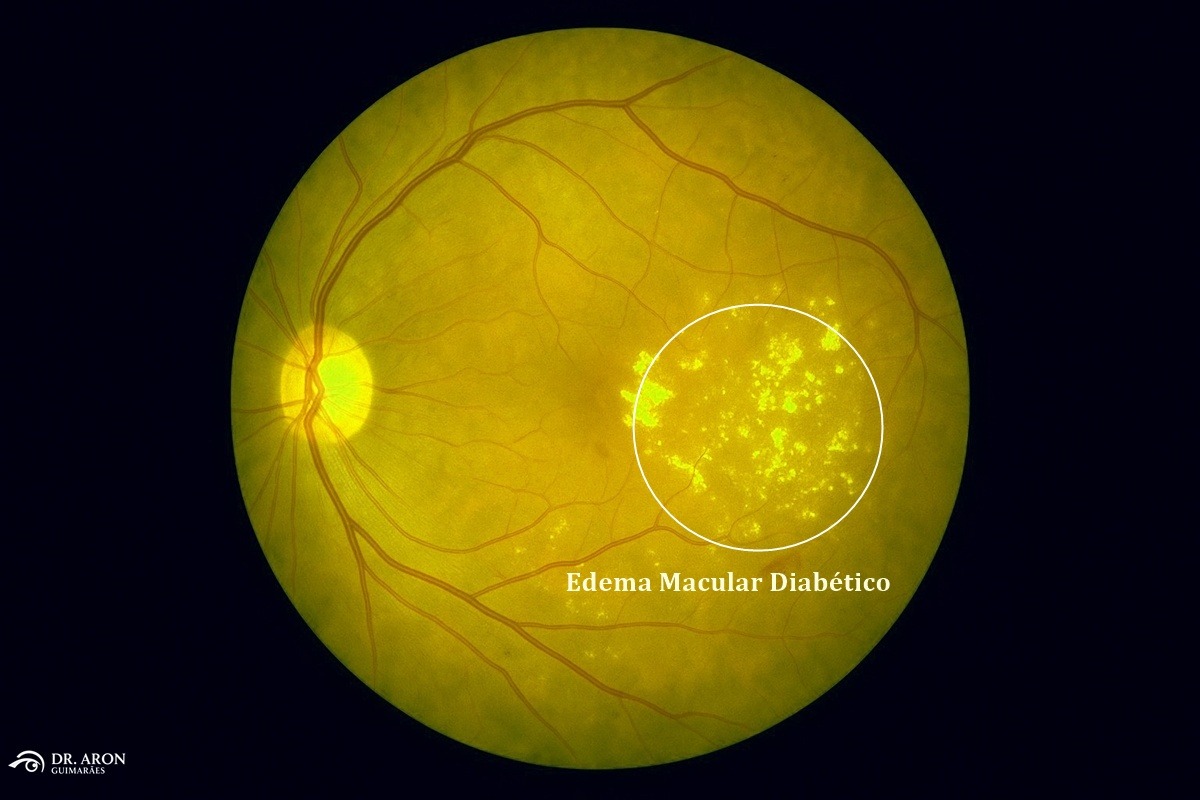
O Edema Macular Diabético (EMD) é uma complicação da diabetes mellitus que afeta diretamente a retina, especificamente a mácula, que é responsável pela visão central e pela percepção de detalhes finos. O EMD ocorre devido ao acúmulo de fluidos na mácula, causado pelo vazamento dos vasos sanguíneos danificados pela hiperglicemia e outras condições sistêmicas, como hipertensão.
Essa condição é uma das principais causas de perda de visão em pacientes diabéticos, afetando significativamente a qualidade de vida. Estudos apontam que o EMD pode se manifestar em qualquer estágio da retinopatia diabética, embora seja mais comum em casos mais avançados.
Como o Edema Macular Diabético se Desenvolve?
O EMD surge como resultado de alterações microvasculares induzidas pela diabetes crônica. Os principais fatores que levam ao edema incluem:
- Hiperglicemia crônica: Danifica as células endoteliais e a membrana basal dos vasos da retina, tornando-os mais permeáveis.
- Inflamação crônica: A liberação de mediadores inflamatórios, como o fator de crescimento endotelial vascular (VEGF), aumenta a permeabilidade vascular.
- Quebra da barreira hematorretiniana: Essa barreira, que regula a passagem de fluidos e substâncias para a retina, perde sua integridade, permitindo o acúmulo de líquidos.
Esses fatores contribuem para o espessamento da mácula, levando à distorção visual e, em casos mais graves, à perda da visão central.
Sintomas do Edema Macular Diabético
Os sintomas do EMD variam de acordo com a gravidade, mas frequentemente incluem:
- Visão embaçada: Especialmente na parte central do campo visual.
- Dificuldade para ler ou realizar tarefas que exijam visão de perto.
- Distorção de imagens: Linhas retas podem parecer onduladas.
- Manchas ou sombras na visão.
- Diminuição da sensibilidade às cores.

Em muitos casos, o EMD pode ser assintomático nas fases iniciais, o que reforça a importância de exames oftalmológicos regulares para pacientes diabéticos.
Diagnóstico do Edema Macular Diabético
O diagnóstico do EMD requer exames oftalmológicos especializados. Entre os métodos mais utilizados estão:
1. Exame de fundo de olho
Permite ao oftalmologista observar diretamente os vasos sanguíneos da retina e identificar alterações, como microaneurismas, hemorragias e espessamento macular.
2. Tomografia de Coerência Óptica (OCT)
A OCT é o exame padrão para avaliação do EMD. Ela fornece imagens detalhadas da retina e mede sua espessura, identificando a presença de edema.
3. Angiografia com fluoresceína
Utilizada para detectar vazamentos nos vasos sanguíneos da retina, sendo útil para planejar tratamentos, como o laser.
4. Fotografia do fundo de olho
Documenta as alterações na retina ao longo do tempo, facilitando o acompanhamento.
5. Ultrassonografia ocular
Indicada em casos com opacidades nos meios ópticos, como hemorragia vítrea.
Tratamento do Edema Macular Diabético
O tratamento do EMD tem evoluído significativamente nos últimos anos, com avanços que permitem melhorar a visão e prevenir perdas adicionais. A seguir, detalhamos os principais métodos de tratamento:
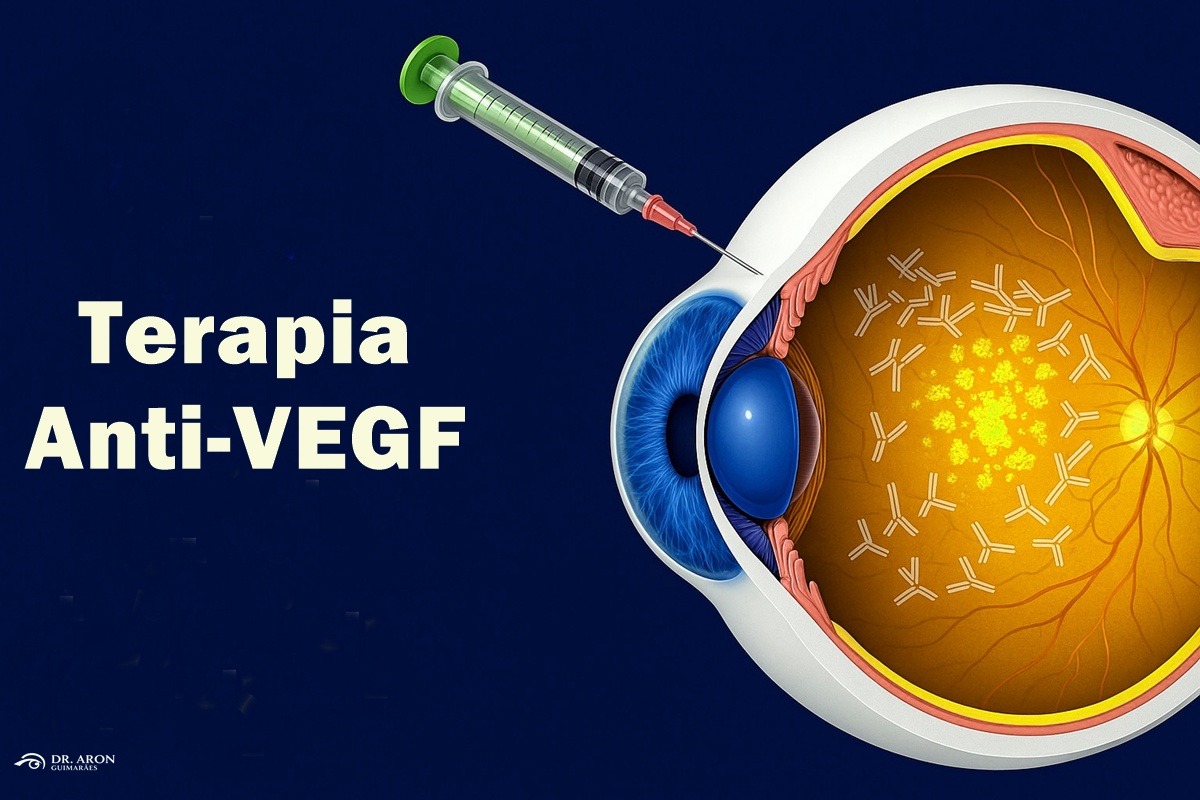
1. Terapias Anti-VEGF
Os anti-VEGFs revolucionaram o manejo do EMD, tornando-se a primeira linha de tratamento. Essas drogas inibem o fator de crescimento endotelial vascular (VEGF), reduzindo o vazamento dos vasos e o inchaço na mácula.
Principais opções:
- Bevacizumabe (Avastin): Usado off-label, com custo mais acessível. Dose: 1,25 mg em injeções intravítreas mensais.
- Ranibizumabe (Lucentis): Dose padrão de 0,5 mg por injeção mensal. Aprovado para uso específico no EMD.
- Aflibercepte (Eylia): Dose inicial de 2 mg por mês durante cinco meses, seguida de aplicações bimestrais. Ideal para pacientes com visão severamente comprometida.
Vantagens:
- Redução rápida do edema.
- Melhora na acuidade visual.
- Possibilidade de espaçamento das injeções após a estabilização.
Desafios:
- Necessidade de aplicações repetidas.
- Potencial para eventos adversos, como endoftalmite.
Leia também: Tratamento da retinopatia diabética com laser e injeções.
2. Corticosteroides Intravítreos
Os corticosteroides são indicados em casos refratários aos anti-VEGFs ou quando há contraindicações. Eles atuam reduzindo a inflamação ocular.
Opções disponíveis:
- Dexametasona (Ozurdex): Implante biodegradável que libera o medicamento por até seis meses. Dose: 0,7 mg.
- Triancinolona acetonida: Injeções intravítreas com efeito de curto prazo.
Benefícios:
- Eficaz em pacientes com inflamação significativa.
- Redução da frequência de aplicações.
Riscos:
- Aumento da pressão intraocular.
- Desenvolvimento de catarata.
3. Fotocoagulação a Laser
Embora menos utilizada atualmente, a fotocoagulação focal ou em grade ainda é uma opção em casos específicos. O laser sela os vazamentos vasculares, estabilizando a mácula.

Indicações:
- EMD focal com vazamentos bem delimitados.
- Complementação a outros tratamentos.
Limitações:
- Não reverte a perda visual existente.
- Pode causar cicatrizes retinianas.
4. Controle Sistêmico
O manejo do diabetes e de comorbidades é essencial para prevenir a progressão do EMD. Medidas incluem:
- Controle glicêmico rigoroso: Manter a HbA1c abaixo de 7%.
- Redução da pressão arterial: Meta de 130/80 mmHg.
- Melhora do perfil lipídico: Uso de estatinas para reduzir o colesterol.
Leia também: Retinopatia diabética – Como prevenir?
5. Cirurgia de Vitrectomia
Indicada em casos graves, como hemorragia vítrea ou tração macular. A vitrectomia remove o humor vítreo e pode incluir o uso de membranas para aliviar a tração.
Técnica:
- Procedimento realizado sob anestesia local ou geral.
- Utiliza instrumentos microcirúrgicos para remover o vítreo.
Prevenção do Edema Macular Diabético
Prevenir o EMD é mais eficaz do que tratá-lo. As principais medidas incluem:
- Exames oftalmológicos regulares: Pacientes com diabetes tipo 1 devem realizar consultas anuais após cinco anos de diagnóstico. Já os com diabetes tipo 2 devem iniciar o acompanhamento no momento do diagnóstico.
- Adesão ao tratamento médico: Seguir as orientações do endocrinologista e do oftalmologista.
- Estilo de vida saudável: Alimentação balanceada, prática regular de exercícios e cessação do tabagismo.
Avanços Futurísticos no Tratamento
A pesquisa contínua em terapias para EMD traz promessas de tratamentos mais eficazes e menos invasivos:
- Drogas de liberação prolongada: Implantes que reduzem a necessidade de injeções frequentes.
- Terapias combinadas: Anti-VEGFs associados a corticosteroides.
- Novos agentes biológicos: Inibidores de moléculas inflamatórias específicas, como o faricimabe.
Conclusão
O Edema Macular Diabético é uma condição séria, mas tratável, especialmente quando detectado precocemente. Com o avanço das terapias e a conscientização dos pacientes sobre a importância do controle sistêmico, muitos conseguem preservar a visão e melhorar sua qualidade de vida. Se você tem diabetes, procure seu oftalmologista regularmente e mantenha hábitos saudáveis.
Fontes Utilizadas
- Gunay Uludag et al., Efficacy and safety of intravitreal anti-VEGF therapy in diabetic retinopathy, Expert Opin Biol Ther, 2022.
- Sakini et al., Diabetic macular edema: pathogenesis and therapeutic insights, Int J Retina Vitreous, 2024.
Dr. Aron Guimarães é médico oftalmologista especialista pela USP/SP e com mestrado e doutorado pela UNICAMP.
Perguntas frequentes
“Tenho 58 anos, sou diabético tipo 2 há 15 anos e, nos últimos meses, comecei a perceber que minha visão está ficando embaçada, especialmente quando tento ler ou assistir TV. Minha glicemia nem sempre está controlada e minha pressão arterial também costuma ser alta. Isso pode ser Edema Macular Diabético?”
Resposta do médico: Sim, os seus sintomas e histórico sugerem uma possível complicação da diabetes chamada Edema Macular Diabético. Quando a diabetes não está bem controlada, pode ocorrer dano aos vasos sanguíneos da retina, levando ao vazamento de fluidos na mácula, a região do olho responsável pela visão detalhada. Recomendo que você agende um exame oftalmológico completo, incluindo uma Tomografia de Coerência Óptica (OCT), para confirmar o diagnóstico e iniciar o tratamento mais adequado. Além disso, será importante controlar melhor sua glicemia e pressão arterial para evitar a progressão do quadro.
2. Pergunta:
“Tenho 42 anos, diabetes tipo 1 desde os 18 anos e fui diagnosticado com retinopatia diabética há dois anos. Recentemente, meu médico disse que meu edema macular piorou e recomendou injeções intraoculares. Estou preocupado, porque trabalho como motorista e tenho medo de que essas injeções possam me deixar incapacitado temporariamente. É seguro fazer o tratamento? Quanto tempo leva para eu me recuperar?”
Resposta do médico: Compreendo sua preocupação, mas fique tranquilo, pois as injeções intraoculares são procedimentos muito seguros e eficazes para tratar o Edema Macular Diabético. Elas não devem afetar sua capacidade de trabalhar, mas é recomendável que você descanse no dia da aplicação, pois pode haver um leve desconforto ocular. O tratamento reduz o inchaço na mácula, melhorando sua visão ao longo do tempo. É crucial seguir o plano de tratamento e fazer as aplicações regularmente para prevenir a progressão da doença e garantir que você possa continuar exercendo suas atividades profissionais normalmente.
3. Pergunta:
“Tenho 60 anos, diabetes tipo 2 há 20 anos, já passei por fotocoagulação a laser no passado e agora me disseram que preciso de injeções de anti-VEGF porque meu edema macular voltou. Também tenho pressão alta e colesterol elevado. Existe algum risco adicional no meu caso? Como essas injeções funcionam e quantas vezes precisarei aplicá-las?”
Resposta do médico: No seu caso, o tratamento com anti-VEGF é uma escolha muito eficaz para controlar o edema macular e proteger sua visão. Essas injeções agem bloqueando o fator de crescimento endotelial vascular (VEGF), que é responsável pelo vazamento dos vasos sanguíneos na retina. Inicialmente, as aplicações são feitas mensalmente, mas, com a melhora do edema, os intervalos podem ser estendidos. Embora você tenha fatores de risco como hipertensão e colesterol elevado, não há contraindicações absolutas, desde que essas condições estejam controladas. Vamos monitorá-lo de perto durante o tratamento para garantir a sua segurança.
4. Pergunta:
“Sou uma mulher de 34 anos, grávida de 6 meses, com diabetes gestacional. Nos últimos dias, percebi que minha visão está embaçada no olho direito, e isso tem me preocupado. Nunca tive problemas de visão antes da gravidez. Isso pode ser algo relacionado à diabetes ou ao edema macular? É seguro tratar durante a gravidez?”
Resposta do médico: Sim, a diabetes gestacional pode causar alterações nos vasos sanguíneos da retina, e o edema macular pode ser uma das complicações, especialmente durante o terceiro trimestre. O controle rigoroso da glicemia durante a gravidez é essencial para evitar a progressão. Quanto ao tratamento, geralmente evitamos intervenções invasivas, como injeções intraoculares, durante a gravidez, a menos que o quadro seja grave. Podemos monitorar a situação com exames como a Tomografia de Coerência Óptica (OCT) e discutir opções seguras para o bebê e para você. Após o parto, a condição tende a melhorar na maioria dos casos.
5. Pergunta:
“Tenho 70 anos, diabetes tipo 2, e fiz uma cirurgia de catarata há dois anos. Notei que minha visão está piorando novamente, especialmente em ambientes com pouca luz. Meu oftalmologista mencionou que tenho Edema Macular Diabético e sugeriu corticosteroides intraoculares. Isso resolveria o problema? Há efeitos colaterais que eu deva saber?”Resposta do médico: Os corticosteroides intraoculares, como o implante de dexametasona, são uma excelente opção para tratar o Edema Macular Diabético, especialmente em casos como o seu, onde o edema pode estar associado a inflamação. Esse tratamento tem a vantagem de oferecer resultados duradouros, com menos necessidade de aplicações frequentes. No entanto, ele pode causar efeitos colaterais, como aumento da pressão intraocular ou formação de catarata secundária. Como você já passou por cirurgia de catarata, a chance desse último efeito é minimizada. Vamos monitorar a pressão dos seus olhos regularmente para garantir sua segurança durante o tratamento.