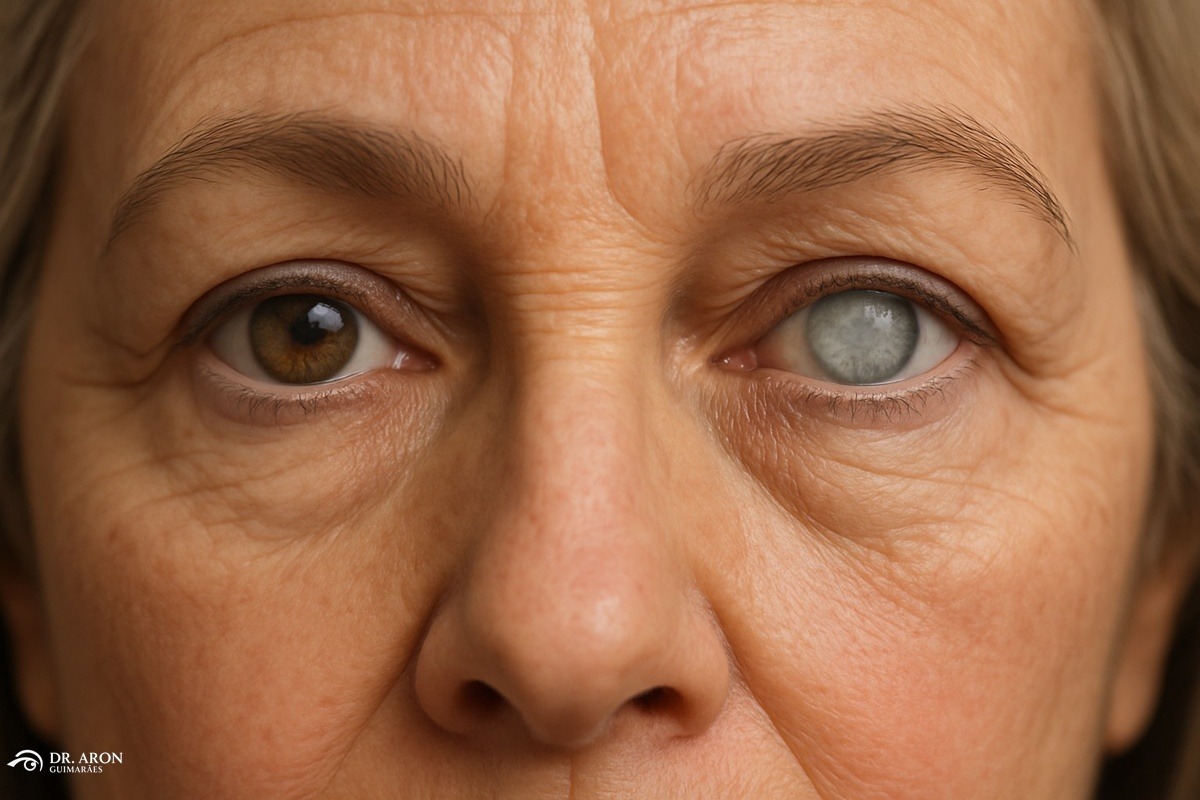
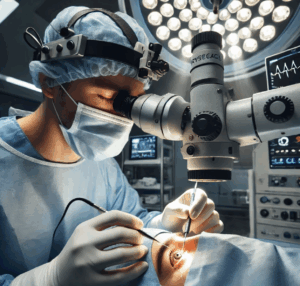
A catarata é uma das principais causas de cegueira evitável no mundo e afeta principalmente pessoas com mais de 60 anos. É caracterizada pela opacificação progressiva do cristalino, a lente natural do olho, que com o tempo prejudica a entrada da luz e reduz a acuidade visual.
A boa notícia é que essa condição tem tratamento eficaz e seguro: a cirurgia de catarata. De forma resumida, a cirurgia consiste na remoção do cristalino opaco e na implantação de uma lente intraocular artificial que substitui sua função. É um procedimento rápido, seguro e devolve a visão com alta no mesmo dia. Veja os principais pontos a seguir:
- O que é catarata? É a opacificação do cristalino que causa perda de visão.
- Quando operar? Se atrapalha sua visão, já é motivo para cirurgia.
- Como é feita a cirurgia? Remove-se o cristalino e coloca-se uma lente artificial.
- Dói ou precisa internar? Não. A anestesia é local e a alta, no mesmo dia.
- Quais os riscos? São baixos, mas podem incluir infecção ou inflamação.
- Qual lente é usada na cirurgia? Geralmente, lentes monofocais ou premium personalizadas.
- E a recuperação? Geralmente é rápida, com retorno às atividades em poucos dias.
- É de graça? Sim, pelo SUS com lente básica. Particulares variam de R$ 5 mil a R$ 15 mil.
- Plano cobre tudo? Em geral, cobre a cirurgia comum. Lentes especiais exigem coparticipação.
- O que faz o preço variar? Tecnologia usada e tipo de lente escolhida.
Ainda não sabe qual lente é ideal para o seu caso? Continue lendo e veja como tomar a melhor decisão com segurança.
1. Quais os sintomas de catarata nos olhos?
A catarata é uma doença ocular caracterizada pela perda da transparência do cristalino, uma estrutura interna do olho que tem como função focalizar a luz na retina.
Com a opacificação, a visão se torna embaçada, como se a pessoa enxergasse por um vidro fosco. As causas mais comuns são o envelhecimento natural, trauma ocular, doenças como diabetes, uso prolongado de corticoides, radiação e fatores genéticos.
Os sintomas da catarata variam conforme o grau de opacificação do cristalino e incluem:
- Visão embaçada;
- Sensibilidade à luz;
- Dificuldade para enxergar à noite;
- Alteração na percepção das cores;
- Necessidade de trocar frequentemente o grau dos óculos;
- Visão dupla em um olho (monocular).
2. Como é feita a cirurgia de catarata?
A cirurgia de catarata segue um fluxo bem definido, com etapas que garantem segurança e bons resultados. Veja o passo a passo completo:
Passo 1: Marcar consulta com o oftalmologista: A primeira etapa é procurar um médico oftalmologista, especialmente se você percebe sintomas como visão embaçada, dificuldade para ler ou dirigir à noite. O especialista realizará um exame completo e poderá confirmar o diagnóstico de catarata.
Passo 2: Avaliação e exames pré-operatórios: Confirmada a indicação cirúrgica, são solicitados exames oftalmológicos específicos, como:
- Biometria ocular (para cálculo da lente);
- Topografia e paquimetria corneana;
- Mapeamento de retina;
- Microscopia especular;
- OCT (tomografia de coerência óptica);
Além disso, dependendo da idade e condições de saúde do paciente, exames clínicos (como eletrocardiograma e exames de sangue) podem ser exigidos para segurança anestésica.
Passo 3: Escolha da lente intraocular: Com base nos resultados dos exames e nas necessidades do paciente, o oftalmologista irá sugerir a lente mais adequada: monofocal, multifocal, tórica ou de foco estendido (EDOF). É importante discutir as vantagens, limitações e custos de cada uma.
Passo 4: Agendamento da cirurgia: Após a definição da lente e liberação médica, a cirurgia é agendada. O procedimento pode ser realizado em hospital-dia ou clínica especializada. O paciente recebe orientações pré-operatórias, como jejum (em casos com sedação) e suspensão de medicamentos específicos.
Passo 5: Realização da cirurgia: No dia da cirurgia:
- O paciente é admitido e recebe colírios anestésicos e dilatadores;
- Também é usado um colírio de iodo (5%) para reduzir o risco de infecção
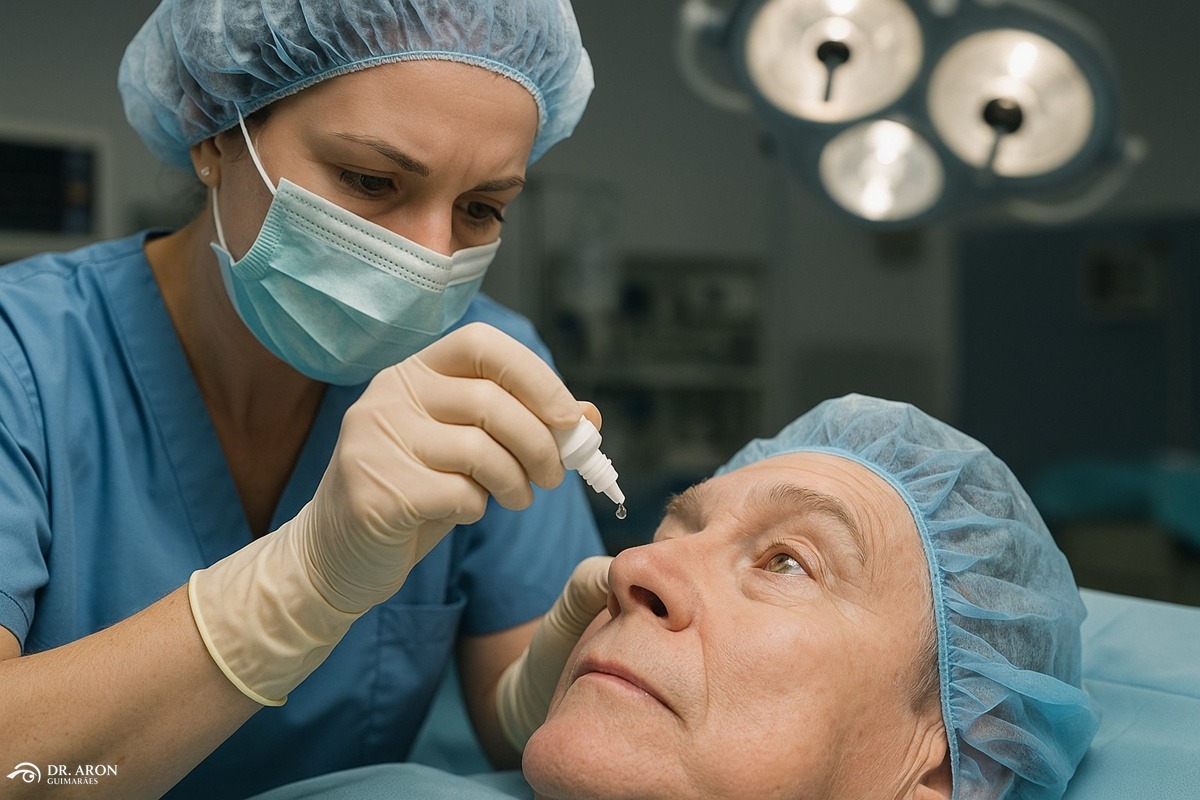
- É feita assepsia local e colocação de campos estéreis;
- A anestesia pode ser tópica (colírios) ou local (injeção ao redor do olho), com ou sem sedação leve;
- O cirurgião faz uma microincisão na córnea, fragmenta o cristalino com ultrassom (facoemulsificação) e aspira os fragmentos;
- Implanta-se a lente intraocular dobrável, posicionando-a no lugar do cristalino removido;
- A incisão é geralmente tão pequena que não necessita de pontos;
- Após a cirurgia, o paciente permanece em observação por cerca de 1 hora antes de ser liberado.
Passo 6: Pós-operatório imediato: O paciente deve utilizar colírios antibióticos e anti-inflamatórios, proteger os olhos com óculos escuros e evitar atividades físicas intensas nos primeiros dias. O retorno ao oftalmologista é feito geralmente após 24 a 48 horas.
Esse passo a passo garante um procedimento seguro, com alta taxa de sucesso e rápida recuperação visual.
3. Quem pode operar e qual o melhor momento para operar?
A indicação da cirurgia depende da interferência da catarata na qualidade de vida do paciente. Quando os sintomas comprometem atividades diárias como ler, dirigir ou reconhecer rostos, é hora de considerar o procedimento. Não se recomenda mais “esperar a catarata amadurecer”, pois isso pode dificultar a cirurgia e aumentar o risco de complicações.
Pessoas com catarata congênita, secundária a outras doenças oculares ou em uso de medicamentos como corticoides também podem se beneficiar da cirurgia, independentemente da idade.
4. Quais exames pré-operatórios precisam ser feitos?
Antes da cirurgia, são realizados exames oftalmológicos e clínicos para garantir a segurança do procedimento e o melhor resultado visual possível.
Exames oftalmológicos:
- Biometria: mede o comprimento do globo ocular e calcula a potência da lente intraocular personalizada para cada paciente.
- Topografia de córnea: avalia o formato da córnea, fundamental para lentes tóricas e para excluir doenças como ceratocone.
- Paquimetria: mede a espessura da córnea, útil para avaliação de risco cirúrgico e escolha da técnica.
- Microscopia especular: analisa a saúde das células endoteliais da córnea, responsáveis por manter sua transparência.
- Mapeamento de retina e OCT (Tomografia de Coerência Óptica): investigam condições retinianas como degeneração macular, edema macular e descolamento.
Exames clínicos gerais:
Embora muitos pacientes possam ser operados apenas com os exames oftalmológicos, alguns casos exigem uma avaliação clínica completa:
- Glicemia de jejum: essencial para pacientes diabéticos. O controle inadequado da glicemia aumenta o risco de infecção (endoftalmite), dificuldade na cicatrização e eleva a incidência de edema macular cistóide no pós-operatório.
- Hemoglobina glicada (HbA1c): avalia o controle glicêmico nos últimos 2-3 meses. Níveis elevados indicam risco aumentado de complicações e podem postergar a cirurgia até estabilização do quadro.
- Hemograma completo: verifica a presença de infecções, anemia ou distúrbios plaquetários que podem interferir na recuperação.
- Eletrocardiograma (ECG): solicitado em pacientes acima dos 50 anos ou com histórico cardíaco, para avaliar o risco anestésico.
- Coagulograma: necessário quando o paciente usa anticoagulantes orais ou apresenta histórico de distúrbios hemorrágicos.
- Função renal e hepática: importante para pacientes com comorbidades crônicas que possam influenciar na metabolização de medicamentos usados durante a cirurgia.
Esses exames ajudam a garantir uma cirurgia segura, minimizando riscos e complicações, especialmente em pacientes com doenças sistêmicas como diabetes, hipertensão e doenças cardiovasculares. O cirurgião oftalmologista, em conjunto com o clínico geral ou cardiologista, irá analisar os resultados e definir o momento ideal para o procedimento.
5. Quanto tempo dura a cirurgia e como é a anestesia?
A cirurgia de catarata é considerada um procedimento de curta duração, variando entre 15 e 30 minutos. A anestesia utilizada é um componente essencial para o sucesso da cirurgia, garantindo conforto, segurança e cooperação do paciente durante o procedimento.
Como funciona a anestesia:
A maioria das cirurgias de catarata é realizada sob anestesia local, com ou sem sedação. A anestesia local pode ser aplicada de duas formas:
- Anestesia tópica: consiste na aplicação de colírios anestésicos diretamente nos olhos. Esse método bloqueia a sensação de dor, mantendo o paciente consciente e responsivo.
- Anestesia peribulbar ou retrobulbar: em alguns casos, uma injeção de anestésico ao redor do olho é utilizada para promover bloqueio motor e sensitivo mais intenso, ideal para pacientes que apresentam maior movimentação ocular ou ansiedade.
Quando se usa a sedação:
Além da anestesia local, pode ser administrada uma sedação leve por via endovenosa para aumentar o conforto do paciente. A sedação reduz a ansiedade, proporciona relaxamento e facilita o procedimento. O paciente permanece acordado, porém relaxado e tranquilo.
Medicamentos mais usados na sedação:
- Midazolam: benzodiazepínico utilizado para sedação leve a moderada, com efeitos ansiolíticos e amnésicos.
- Fentanil: analgésico opioide usado em baixas doses para controlar possíveis desconfortos.
- Propofol: sedativo de ação rápida e curta duração, promovendo relaxamento profundo com rápida recuperação.
Riscos associados à sedação:
Embora geralmente segura, a sedação apresenta riscos, como:
- Depressão respiratória (especialmente em idosos e pacientes com doenças pulmonares);
- Queda de pressão arterial;
- Reações alérgicas aos medicamentos;
- Náuseas, vômitos e, em casos raros, aspiração pulmonar.
Contraindicações da sedação:
- Pacientes com doenças respiratórias graves, como DPOC avançada ou apneia do sono não tratada;
- História de alergia a anestésicos ou sedativos;
- Alterações neurológicas graves ou descompensadas;
- Pacientes que recusam o uso da sedação após serem devidamente orientados.
Importância do jejum pré-operatório:
Para cirurgias que utilizam sedação, é fundamental seguir as recomendações de jejum para minimizar o risco de broncoaspiração. O protocolo mais comum indica:
- Jejum de alimentos sólidos e leite integral por pelo menos 6 a 8 horas antes da cirurgia;
- Ingestão de líquidos claros (água, chá, suco sem polpa) permitida até 2 horas antes do procedimento.
O não cumprimento do jejum pode comprometer a segurança anestésica e resultar no adiamento da cirurgia. Portanto, o paciente deve ser orientado de forma clara durante a consulta pré-operatória.
Com esses cuidados, a anestesia na cirurgia de catarata proporciona uma experiência confortável, segura e com rápida recuperação pós-procedimento.
6. Como é a recuperação e o uso de medicação após a cirurgia?
A recuperação da cirurgia de catarata costuma ser rápida e tranquila na maioria dos casos. Entretanto, o sucesso do procedimento depende também dos cuidados pós-operatórios, do uso correto dos colírios prescritos e dos retornos para acompanhamento médico.

Cuidados no pós-operatório:
- Proteção ocular: é recomendável usar óculos escuros para proteger os olhos da luz solar, vento e poeira.
- Evitar esforço físico: atividades como carregar peso, abaixar-se bruscamente, praticar esportes de contato e fazer exercícios intensos devem ser evitados nas primeiras semanas.
- Não coçar ou apertar o olho: o olho operado está em fase de cicatrização e qualquer pressão pode comprometer o resultado visual.
- Higiene cuidadosa: evitar que água do chuveiro, sabão ou shampoo entrem no olho operado nos primeiros dias. A limpeza do rosto deve ser feita cuidadosamente, preferencialmente com gaze úmida ao redor dos olhos.
- Dormir de forma protegida: recomenda-se dormir de barriga para cima ou do lado oposto ao olho operado, além de usar protetores oculares durante o sono nos primeiros dias.
- Evitar maquiagem nos olhos: produtos como rímel, delineador e sombra devem ser suspensos por, no mínimo, 15 a 20 dias para reduzir o risco de infecção.
- Evitar piscinas e saunas: a exposição à água de piscinas, praias e saunas deve ser evitada por pelo menos 30 dias, já que esses ambientes aumentam o risco de contaminação ocular.
Colírios usados no pós-operatório:
A prescrição médica normalmente inclui uma combinação de três tipos de colírios:
- Antibióticos: como moxifloxacino ou gatifloxacino, usados para prevenir infecções oculares.
- Anti-inflamatórios não esteroidais (AINEs): como nepafenaco ou bromfenaco, que ajudam a controlar a inflamação e a prevenir edema macular (acúmulo de líquido na retina).
- Corticosteroides tópicos: como prednisolona ou dexametasona, que reduzem a inflamação mais intensa, principalmente nos primeiros dias após a cirurgia.
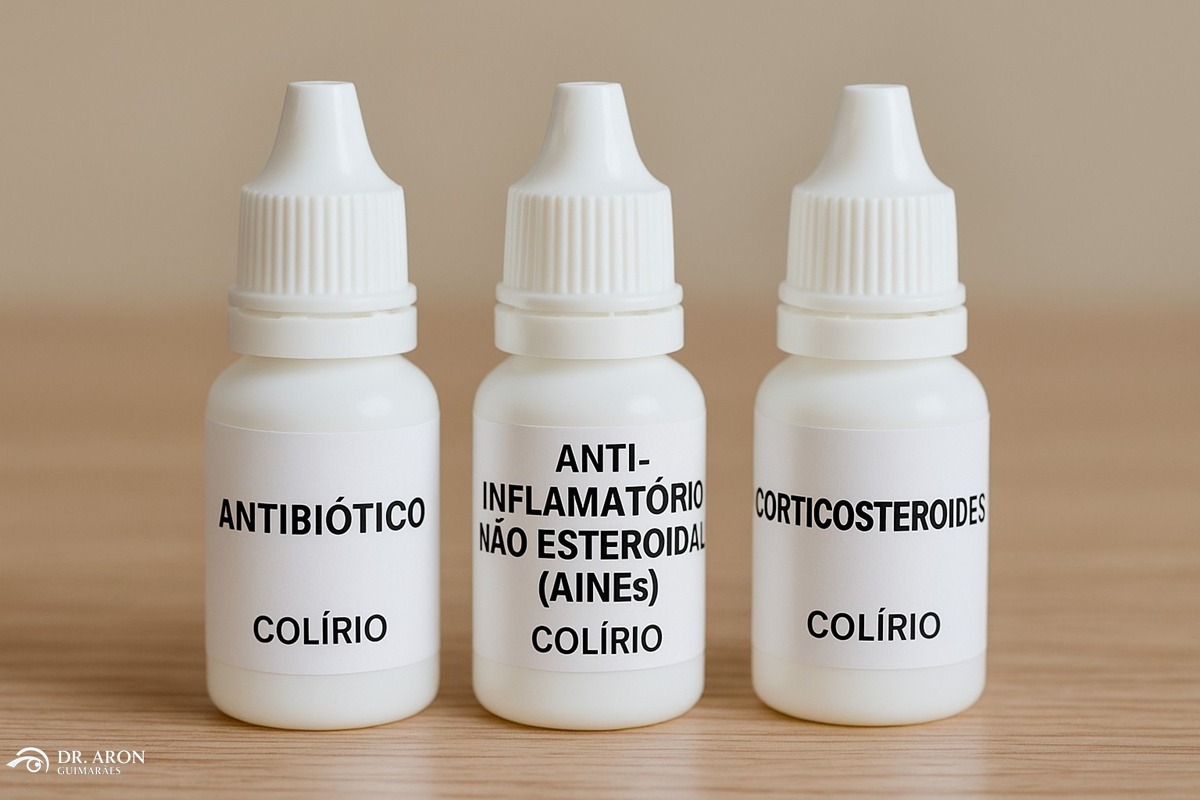
Figura: Exemplo de colírios usados após a cirurgia de catarata.
Esses colírios geralmente são administrados várias vezes ao dia nas primeiras semanas e depois vão sendo gradualmente reduzidos conforme orientação médica. A ordem de aplicação, o intervalo entre eles e o tempo total de uso são pontos fundamentais para uma recuperação adequada.
Retornos de consulta pós-operatória:
Os retornos ao consultório são essenciais para acompanhar a evolução e detectar precocemente eventuais complicações:
- Primeira consulta: 24 a 48 horas após a cirurgia, para checar a pressão intraocular, o posicionamento da lente e os sinais de infecção ou inflamação.
- Segunda consulta: cerca de 7 dias após a cirurgia para reavaliar a acuidade visual, medir novamente a pressão ocular e ajustar o tratamento se necessário.
- Terceira consulta: aproximadamente 30 dias após a cirurgia para avaliação final da recuperação e, se for o caso, prescrição de óculos para pequenas correções refrativas.
Durante esses retornos, o médico também orienta sobre a retirada gradual dos colírios e liberações progressivas para atividades diárias, como dirigir, praticar esportes leves ou voltar ao trabalho.
Caso o paciente apresente sinais como dor intensa, piora da visão, vermelhidão significativa ou secreção purulenta, deve procurar atendimento imediato, pois esses sintomas podem indicar infecções ou outras complicações que exigem tratamento urgente.
Com os cuidados corretos e o acompanhamento adequado, a maioria dos pacientes experimenta uma recuperação tranquila e uma melhora expressiva da visão após a cirurgia de catarata.
7. Tipos de lentes intraoculares usadas na cirurgia de catarata
A escolha da lente intraocular (LIO) é uma das etapas mais importantes da cirurgia de catarata, pois ela determinará não apenas a restauração da visão, mas também o grau de independência do uso de óculos no dia a dia. Atualmente, há diferentes tipos de lentes disponíveis, cada uma com suas características específicas:
Tipos de lentes disponíveis:
- Monofocais: corrigem a visão para uma única distância (geralmente para longe). O paciente pode precisar de óculos para leitura ou atividades de perto.
- Tóricas: são lentes monofocais adaptadas para corrigir também o astigmatismo corneano, proporcionando melhor qualidade de visão para longe sem a necessidade de óculos.
- Multifocais: possibilitam foco para longe, intermediário e perto, reduzindo ou eliminando a necessidade de óculos para atividades cotidianas como ler, dirigir e usar computador.
- Lentes de foco estendido (EDOF – Extended Depth of Focus): oferecem uma visão contínua de longe até intermediário, proporcionando uma experiência visual mais natural e com menos efeitos colaterais como halos e glare.

8. Algumas das principais marcas e modelos de lentes intraoculares:
-Monofocais:
AcrySof IQ Monofocal® (Alcon) — uma das lentes monofocais mais implantadas no mundo, reconhecida pela excelente qualidade óptica.
Tecnis Monofocal® (Johnson & Johnson Vision) — proporciona alta performance em diferentes condições de iluminação.
CT ASPHINA® (Carl Zeiss) — design asférico otimizado para visão nítida em todas as distâncias focais.
-Tóricas:
AcrySof IQ Toric® (Alcon) — grande estabilidade rotacional, crucial para a correção do astigmatismo.
Tecnis Toric® (Johnson & Johnson Vision) — boa correção de astigmatismo com baixa indução de aberrações ópticas.
AT TORBI 709M® (Carl Zeiss) — modelo premium para alta precisão na correção de astigmatismo.
-Multifocais:
AcrySof IQ PanOptix® (Alcon) — lente trifocal, primeira de sua categoria aprovada pela FDA, oferece excelente visão para perto, intermediário e longe.
Tecnis Synergy® (Johnson & Johnson Vision) — combina multifocalidade com foco estendido, proporcionando um espectro contínuo de visão.
AT LISA tri 839MP® (Carl Zeiss) — projetada para visão trifocal de alta qualidade, minimizando distorções e halos.
-EDOF (Extended Depth of Focus):
Tecnis Symfony® (Johnson & Johnson Vision) — pioneira na tecnologia de foco estendido, indicada para quem busca menos dependência de óculos sem os efeitos colaterais típicos de lentes multifocais.
AcrySof IQ Vivity® (Alcon) — inovação com tecnologia de frente de onda para visão contínua de longe ao intermediário, com excelente tolerância a baixa iluminação.
Fatores que influenciam a escolha da lente:
- Estilo de vida do paciente (uso frequente de computador, direção noturna, leitura intensa);
- Expectativas em relação à independência dos óculos;
- Condições pré-existentes dos olhos (astigmatismo, degeneração macular, cirurgia de retina prévia, etc.);
- Perfil de sensibilidade à luz (importante para lentes multifocais);
- Custo e cobertura por plano de saúde.
O oftalmologista, junto com o paciente, irá analisar todas essas variáveis para definir a melhor lente intraocular, personalizando a escolha conforme o perfil e as expectativas individuais.

9. Como funciona a limpeza da lente (YAG laser)?
Com o tempo, após a cirurgia de catarata, pode ocorrer uma opacificação da cápsula posterior do cristalino, a estrutura que sustenta a lente intraocular implantada.
Essa condição é chamada de opacificação capsular posterior ou popularmente conhecida como catarata secundária. Ela é bastante comum, ocorrendo em cerca de 20% a 30% dos pacientes meses ou anos após a cirurgia, levando a sintomas como visão embaçada, aumento da sensibilidade à luz e dificuldade de leitura.
Figura: Paciente sendo submetido à capsulotomia (YAG laser).
Como é feito o procedimento:
- O paciente é acomodado em posição sentada diante de um aparelho semelhante ao utilizado em exames oftalmológicos convencionais (lampada de fenda adaptada com laser).
- São aplicadas gotas anestésicas no olho para garantir conforto durante todo o procedimento, evitando dor.
- Em alguns casos, o médico pode colocar uma lente de contato especial sobre o olho para estabilizar e melhorar a focalização do laser.
- O laser YAG é utilizado para criar uma pequena abertura central na cápsula opacificada, restaurando o caminho da luz até a retina e, consequentemente, a nitidez da visão.
Tempo de duração:
- O procedimento é muito rápido, durando em média entre 5 e 10 minutos.
- Após a aplicação do laser, o paciente pode permanecer em observação por 15 a 30 minutos, especialmente para aferir a pressão intraocular, que pode subir temporariamente.
Tipo de anestesia:
- Apenas anestesia tópica com colírios anestésicos é necessária.
- Não há necessidade de sedação ou anestesia geral, pois o procedimento é indolor.
Cuidados pós-procedimento:
- Em muitos casos, o paciente pode voltar às suas atividades normais no mesmo dia.
- Geralmente, o médico prescreve colírios anti-inflamatórios por 5 a 7 dias para controlar eventuais inflamações.
- É fundamental comparecer a uma consulta de revisão entre 1 a 7 dias após o procedimento para avaliação da pressão ocular e da qualidade da abertura realizada.
Possíveis efeitos colaterais:
- Aumento transitório da pressão intraocular, que pode ser controlado com medicação.
- Visão borrada nas primeiras horas após o procedimento, devido à dispersão de pequenos resíduos da cápsula aberta.
- Inflamação leve, normalmente tratada com colírios.
- Complicações mais raras incluem descolamento de retina e edema macular, principalmente em pacientes predispostos.
Importante saber:
A capsulotomia com laser YAG é definitiva para aquela cápsula — uma vez realizada, a opacificação não volta a ocorrer. O procedimento é altamente seguro, eficaz e é um dos mais realizados na oftalmologia moderna para restaurar a qualidade visual após a cirurgia de catarata.
10. Riscos da cirurgia de catarata
Embora a cirurgia de catarata seja considerada um dos procedimentos mais seguros da medicina moderna, com altíssimos índices de sucesso e recuperação, ela não está isenta de riscos. Compreender as possíveis complicações e como preveni-las é fundamental para garantir segurança e tranquilidade ao paciente.
Principais riscos e complicações:
- Infecção intraocular (endoftalmite): trata-se de uma infecção grave dentro do olho que pode ocorrer após a cirurgia. É rara (menos de 1 caso a cada 2000 cirurgias), mas potencialmente devastadora, podendo comprometer seriamente a visão. Sintomas incluem dor ocular intensa, vermelhidão, baixa visual e secreção. A prevenção envolve assepsia rigorosa no centro cirúrgico, uso de antibióticos intracamerais durante a cirurgia e colírios antibióticos no pós-operatório.
- Edema macular cistóide: é o acúmulo de líquido na mácula, região central da retina, levando a uma visão borrada, geralmente algumas semanas após a cirurgia. É mais comum em diabéticos e pacientes com inflamações oculares. O tratamento inclui colírios anti-inflamatórios, e em casos persistentes, injeções intraoculares.
- Descolamento de retina: ocorre quando a retina se separa da parede do olho. É uma complicação rara, mas grave, que exige cirurgia imediata. Pacientes com alta miopia ou histórico de descolamento são mais suscetíveis. Sintomas de alerta incluem flashes luminosos, aumento súbito de “moscas volantes” e sombra escura no campo de visão.
- Rotura da cápsula posterior: durante o procedimento, pode ocorrer uma ruptura na cápsula que sustenta a lente intraocular, exigindo adaptação técnica e, em alguns casos, implante da lente em outra posição anatômica ou adiamento da implantação.
- Glaucoma secundário: o aumento da pressão intraocular após a cirurgia pode ocorrer devido à resposta inflamatória ou ao uso de colírios com corticoides. A pressão é monitorada nos retornos pós-operatórios, e medicamentos específicos podem ser utilizados quando necessário.
- Opacificação da cápsula posterior: é a complicação tardia mais comum, conhecida como catarata secundária. A visão pode ficar embaçada semanas ou meses após a cirurgia, mas é facilmente tratada com laser YAG, procedimento ambulatorial simples e indolor.
Fatores que aumentam o risco de complicações:
- Diabetes mellitus, especialmente sem controle glicêmico adequado;
- Presença de inflamações oculares como uveíte;
- Alta miopia (globo ocular alongado);
- Degeneração macular relacionada à idade (DMRI);
- Cirurgias oculares anteriores, como vitrectomia;
- Trauma ocular prévio;
- Uso prolongado de corticoides;
- Cataratas densas ou “maduras” que dificultam o procedimento.
Como minimizar os riscos:
- Realizar todos os exames oftalmológicos e clínicos previamente à cirurgia;
- Escolher uma equipe médica experiente e estrutura com equipamentos adequados;
- Seguir corretamente as orientações pré e pós-operatórias;
- Utilizar os colírios conforme prescrição, no tempo e frequência recomendados;
- Participar dos retornos de acompanhamento para monitoramento da pressão, inflamação e adaptação da lente;
- Relatar imediatamente qualquer sintoma anormal, como dor forte, vermelhidão intensa, secreção ou piora súbita da visão.
Importante destacar: a maioria das complicações são tratáveis e têm boa evolução quando detectadas precocemente. Com a tecnologia atual, protocolos de segurança e acompanhamento adequado, mais de 98% dos pacientes obtêm excelente resultado visual após a cirurgia.
11. Quanto custa a cirurgia de catarata?
O custo da cirurgia de catarata pode variar amplamente de acordo com o país, a tecnologia utilizada, o tipo de lente intraocular escolhida e se a cirurgia é realizada no sistema público, privado ou com cobertura de plano de saúde.
Brasil:
- Sistema Único de Saúde (SUS): oferece a cirurgia gratuitamente para a população, utilizando lentes monofocais padrão. A espera pode variar dependendo da demanda local.
- Clínicas privadas: o custo da cirurgia varia entre R$ 5.000 a R$ 15.000 por olho. O preço depende do tipo de lente (monofocal, tórica, multifocal, EDOF) e do uso de tecnologias avançadas como o laser de femtosegundo.
- Planos de saúde: geralmente cobrem a cirurgia básica com lente monofocal. Para lentes premium (multifocal, tórica ou foco estendido), o paciente precisa pagar a diferença de valor, que pode variar entre R$ 3.000 a R$ 10.000 adicionais por olho.
- Custo das lentes:
- Lentes monofocais tradicionais: já incluídas no valor base da cirurgia.
- Lentes tóricas (corrigem astigmatismo): podem custar entre R$ 3.000 a R$ 5.000 adicionais.
- Lentes multifocais (trifocais ou EDOF): variam de R$ 5.000 a R$ 10.000 a mais por lente implantada.
Estados Unidos:
- O custo médio da cirurgia de catarata sem seguro gira entre US$ 3.500 a US$ 6.000 por olho para cirurgia convencional.
- Se o paciente optar por lentes premium ou cirurgia assistida por laser, o valor pode ultrapassar US$ 7.000 a US$ 10.000 por olho.
- O Medicare cobre a cirurgia com lente monofocal, mas não cobre lentes premium nem laser, sendo o custo extra responsabilidade do paciente.
Europa:
- Reino Unido: pelo NHS, a cirurgia é gratuita com lentes básicas. No setor privado, custa de £2.000 a £4.000 (cerca de R$ 12.000 a R$ 24.000) por olho.
- Espanha: cirurgia gratuita no sistema público. No setor privado, entre 1.500 e 3.500 euros (aproximadamente R$ 8.500 a R$ 20.000) por olho.
- Alemanha: seguros cobrem cirurgia básica. Lentes premium ou cirurgia com laser custam de 2.000 a 5.000 euros extras.
Outros países:
- Canadá: cirurgia gratuita para lente monofocal pelo sistema público. Lentes premium exigem pagamento adicional de CAD 2.000 a CAD 4.000.
- Austrália: o Medicare cobre parcialmente. No sistema privado, cirurgia convencional custa entre AUD 3.000 a AUD 6.000, com lentes premium aumentando esse valor.
Fatores que influenciam o custo da cirurgia:
- Tipo de lente intraocular escolhida (quanto mais avançada a tecnologia da lente, maior o custo);
- Uso de tecnologias auxiliares como laser de femtosegundo;
- Experiência e renome do cirurgião;
- Instalações e equipamentos da clínica ou hospital;
- Localização geográfica (capitais tendem a ter custos mais elevados).
Importante: Investir em lentes premium ou em tecnologia adicional pode trazer benefícios significativos para a qualidade da visão pós-operatória, especialmente para quem busca independência dos óculos. Entretanto, essas escolhas devem ser personalizadas conforme as necessidades e características de cada paciente, sempre com orientação médica especializada.

Perguntas Frequentes sobre Cirurgia de Catarata
Tenho 65 anos e operei de catarata com lente multifocal. Vejo halos de luz quando dirijo à noite. Isso é normal?
Sim, é comum. Lentes multifocais podem causar halos ou brilho, especialmente à noite. Os sintomas geralmente diminuem com o tempo. Consulte seu oftalmologista se persistirem.
A cirurgia de catarata é dolorosa? Preciso me preocupar com a anestesia?
É indolor, feita com anestesia local (colírios) e, às vezes, sedação leve. A anestesia é segura, com avaliação médica prévia.
Quanto tempo leva para recuperar a visão após a cirurgia de catarata?
Melhora significativa em 24-48 horas. Recuperação completa em semanas, com uso de colírios e acompanhamento médico.
É possível que a catarata volte após a cirurgia?
Não, mas a opacificação da cápsula posterior pode ocorrer, tratada com laser YAG, um procedimento simples.
Quais são os riscos da cirurgia de catarata?
Riscos incluem infecção, inflamação, aumento da pressão ocular e descolamento de retina. Complicações graves são raras com acompanhamento adequado.
O plano de saúde (Amil) cobre a cirurgia de catarata com lentes multifocais?
Cobre lentes monofocais padrão. Lentes multifocais geralmente requerem pagamento extra. Verifique com o plano.
Posso escolher não operar a catarata se ainda enxergo razoavelmente bem?
Sim, se a visão for funcional. A catarata progride, e a cirurgia será necessária quando afetar a qualidade de vida.
Existe alguma forma de prevenir o desenvolvimento da catarata?
Use óculos UV, dieta rica em antioxidantes, evite tabagismo e controle diabetes. Exames regulares ajudam.
A cirurgia de catarata corrige também o astigmatismo (tenho plano de saúde Sulamérica)?
Sim, com lentes tóricas. Discuta com o oftalmologista e verifique a cobertura do plano.
Após a cirurgia de catarata, precisarei usar óculos?
Depende da lente. Monofocais exigem óculos para leitura; multifocais podem reduzir essa necessidade.
Tenho 72 anos, sou diabético e estou com indicação de cirurgia de catarata. Existe maior risco de complicações?
Sim, diabéticos têm maior risco de infecções e edema macular. Controle glicêmico e acompanhamento rigoroso minimizam riscos.
Minha mãe tem 80 anos, Alzheimer moderado e foi diagnosticada com catarata. A cirurgia é recomendada?
Pode melhorar a qualidade de vida, mas requer avaliação. Suporte familiar é essencial no pós-operatório.
Tenho 45 anos, fiz cirurgia de catarata por trauma ocular. A recuperação é diferente?
Sim, pode ser mais lenta devido a possíveis alterações anatômicas e maior inflamação. Acompanhamento intensivo é necessário.
Operei catarata com 68 anos e coloquei lente monofocal pelo Bradesco Saúde. Ainda preciso usar óculos para ler. Isso é normal?
Sim, lentes monofocais corrigem visão para longe. Óculos para leitura são necessários.
Tenho 59 anos e trabalho com informática. Posso colocar lente multifocal?
Sim, lentes multifocais ou EDOF são ideais para informática. Avalie retina e sensibilidade a halos com o oftalmologista.
Tenho histórico familiar de descolamento de retina. Existe risco maior para mim?
Sim, risco ligeiramente maior, especialmente se míope. Técnicas específicas e acompanhamento reduzem o risco.
Minha filha de 3 anos foi diagnosticada com catarata congênita. A cirurgia é urgente?
Sim, deve ser feita precocemente para evitar ambliopia. Consulte um especialista imediatamente.
Tenho 70 anos, pressão alta e já operei um olho. Sinto mais dor no segundo olho. Isso é comum?
Sim, maior sensibilidade no segundo olho pode ocorrer. Dor intensa requer avaliação médica.
Tenho 66 anos e uso anticoagulante por fibrilação atrial. Preciso suspender o remédio?
Geralmente não, mas depende do anticoagulante. Avaliação com cardiologista é necessária.
Meu pai tem 85 anos, operou catarata e tem dificuldade para ver perto. Um segundo procedimento pode corrigir isso?
Sim, óculos ou cirurgia refrativa podem ajudar. Avaliação ocular é necessária antes.
Tenho 62 anos, minha catarata está piorando rapidamente. Existe risco de esperar muito?
Sim, catarata madura pode complicar a cirurgia. Opere quando afetar atividades diárias.
Fiz cirurgia há três meses e vejo embaçado em ambientes iluminados. É opacificação da cápsula?
Pode ser opacificação da cápsula, tratada com laser YAG. Consulte seu oftalmologista.
Meu pai tem 78 anos, é hipertenso e usa anticoagulante. A hipertensão aumenta o risco de sangramento?
Se controlada, o risco é mínimo. Monitoramento com cardiologista é essencial.
Tenho 55 anos e operei com lentes multifocais. Trabalho à noite dirigindo. A lente pode causar dificuldades?
Sim, halos em ambientes noturnos são possíveis. O cérebro pode se adaptar, mas avalie com o médico.
Minha mãe operou pela Amil e teve infecção ocular. A infecção compromete a visão permanentemente?
Tratamento precoce com antibióticos pode preservar a visão. Casos graves podem deixar sequelas.
Tenho diabetes e degeneração macular. A cirurgia de catarata é recomendada?
Sim, mas a degeneração macular pode limitar o ganho visual. Avaliação prévia é essencial.
Percebi manchas escuras flutuando após a cirurgia. É normal?
Moscas volantes são comuns, mas se súbitas ou com flashes, avalie para descartar descolamento de retina.
Tenho catarata inicial e vejo bem. Operar precocemente traz benefícios?
Pode simplificar a cirurgia e acelerar a recuperação, mas é indicado quando afeta a qualidade de vida.
Minha avó tem Alzheimer avançado. Existe risco de confusão após a anestesia?
Sim, delírio pós-operatório é possível. Avalie benefícios e capacidade de manejo familiar.
Fiz cirurgia com lente multifocal e sinto visão dupla. É normal?
Pode ocorrer na adaptação. Persistindo, avalie com oftalmologista para ajustes.
Tenho glaucoma controlado. A cirurgia de catarata pode melhorar o glaucoma?
Pode reduzir a pressão intraocular, mas o glaucoma requer tratamento contínuo.
Minha filha tem catarata por corticoides para lúpus. A cirurgia é semelhante à de idosos?
Sim, mas jovens têm maior risco de inflamação. Controle do lúpus é crucial.
Por quanto tempo preciso usar colírios após a cirurgia?
2-3 semanas, com redução gradual. Uma dose esquecida não compromete, mas siga rigorosamente.
Sou míope alto. O risco de descolamento de retina é maior?
Sim, míopes altos têm maior risco. Técnicas específicas e monitoramento são essenciais.
Meu marido sente desconforto ocular leve duas semanas após a cirurgia. É esperado?
Sim, desconforto leve é comum. Dor intensa ou piora da visão exigem avaliação imediata.
Operei um olho, mas não o outro. Posso esperar muito tempo?
Sim, mas diferenças de visão podem causar desconforto. Consulte seu oftalmologista.
Desejo fazer cirurgia com laser femtosegundo. Traz benefícios reais?
Pode aumentar a precisão, mas a técnica convencional já é eficaz. Avalie com o cirurgião.
Minha mãe tem catarata e glaucoma inicial. A cirurgia pode atrasar o glaucoma?
Sim, pode reduzir a pressão intraocular, mas o glaucoma requer monitoramento contínuo.
Trabalho exposto ao sol. Há maior risco de catarata precoce?
Sim, radiação UV aumenta o risco. Use óculos com proteção UV.
Quanto tempo para voltar a praticar atividades físicas após a cirurgia?
Caminhada: dias. Academia: 2-3 semanas. Natação: 30 dias para evitar infecções.
Alimentação rica em antioxidantes pode retardar a catarata?
Sim, antioxidantes podem retardar, mas não substituem a cirurgia quando necessária.
Suplementos de vitaminas podem reverter catarata?
Não, suplementos retardam progressão, mas não revertem catarata formada.
Quais alimentos previnem catarata?
Frutas cítricas, espinafre, brócolis, milho, gema de ovo e peixes ricos em ômega-3.
O plano de saúde cobre qualquer tipo de lente?
Cobre apenas lentes monofocais. Lentes premium exigem pagamento adicional.
Posso pagar a diferença por uma lente premium com plano de saúde?
Sim, geralmente permitido. Confirme com o plano e a clínica.
Qual o preço médio da cirurgia de catarata particular no Brasil?
R$ 5.000 a R$ 15.000 por olho, dependendo da cidade, tecnologia e lente.
Lentes importadas aumentam muito o custo da cirurgia?
Sim, podem adicionar R$ 4.000 a R$ 8.000 por lente.
Cirurgia com laser femtosegundo é mais cara?
Sim, adiciona R$ 3.000 a R$ 7.000 por olho em relação à técnica convencional.
Posso escolher lente multifocal pelo SUS?
Não, o SUS usa apenas lentes monofocais padrão.
Existe benefício fiscal para cirurgia particular?
Sim, despesas podem ser deduzidas no Imposto de Renda. Não há descontos governamentais específicos.
12. Conclusão
A cirurgia de catarata é um dos procedimentos mais realizados e bem-sucedidos na medicina. Ela devolve a visão, melhora a qualidade de vida e promove independência para milhões de pessoas todos os anos.
Converse com seu oftalmologista e tire suas dúvidas. A decisão bem informada é o primeiro passo para enxergar melhor o futuro.
Revisado por:
Dr. Aron Barbosa Caixeta Guimarães –
Médico Oftalmologista
CRM-SP: 129158
Fontes Científicas: