Coriorretinopatia Serosa Central (CSC): Um Guia Completo sobre a Doença e Suas Perspectivas Terapêuticas
A Coriorretinopatia Serosa Central (CSC) é uma condição oftalmológica que afeta a retina, a camada sensível à luz no fundo do olho. Ela se caracteriza pelo acúmulo de fluido sob a retina, levando a um descolamento seroso, que distorce a visão central. Este guia completo fornece informações detalhadas sobre a CSC, desde seus primeiros relatos até as abordagens terapêuticas mais recentes, incluindo diagnóstico, fatores de risco, sintomas e prognóstico.
Histórico e Evolução do Entendimento da CSC
A CSC foi descrita pela primeira vez em 1866 por Albrecht von Graefe. Inicialmente atribuída apenas a problemas no epitélio pigmentar da retina (EPR), a compreensão da CSC evoluiu significativamente. Avanços como a angiografia fluoresceínica (AF) e a tomografia de coerência óptica (OCT) revelaram o papel da coroide, a camada vascular abaixo da retina. A angiografia com verde de indocianina (ICG) solidificou a CSC como parte do espectro das “paquicoroides”.
Inicialmente, a CSC era vista como uma condição única, porém hoje sabemos que ela faz parte de um espectro de doenças da “pachicoroide”.
O que é a Coriorretinopatia Serosa Central (CSC)?
A CSC é caracterizada pelo acúmulo de fluido seroso entre a retina neurossensorial e o epitélio pigmentar da retina (EPR). Esse fluido vem da coroide, uma camada de vasos sanguíneos sob o EPR. A CSC geralmente afeta a mácula, a área central da retina responsável pela visão de detalhes e cores, resultando em visão central embaçada, distorcida ou com manchas escuras.
Classificações da CSC
- CSC Aguda: Resolução espontânea do fluido em até 4-6 meses, com boa recuperação visual.
- CSC Crônica: Fluido sub-retiniano persistente por mais de 6 meses, com risco de danos permanentes ao EPR e perda visual significativa.
- CSC Recorrente: Episódios repetidos de acúmulo de fluido, com ou sem resolução completa entre eles.
Epidemiologia
A CSC afeta mais homens do que mulheres, com uma proporção de 2:1 a 6:1, geralmente entre 30 e 50 anos. A prevalência pode ser maior em asiáticos e menor em africanos. Casos em crianças e idosos são raros.
Fatores de Risco da CSC
A CSC é multifatorial, o que significa que vários fatores podem contribuir para o seu desenvolvimento:
- Corticosteroides: O uso de corticosteroides (oral, tópico, inalatório, injetável) é o fator de risco mais importante. Mesmo doses baixas podem desencadear a CSC.
- Estresse Psicológico: O estresse aumenta os níveis de cortisol, que podem contribuir para a CSC. Pessoas com personalidade “Tipo A” (competitivas, orientadas a metas) podem ter maior risco.
- Distúrbios do Sono: Apneia do sono e trabalho em turnos irregulares estão associados à CSC.
- Gravidez: A CSC pode ocorrer durante a gravidez, geralmente no terceiro trimestre, resolvendo-se após o parto.
- Outros Fatores: Hipertensão arterial, medicamentos vasodilatadores (ex: Viagra), predisposição genética, infecção por Helicobacter pylori.
Fisiopatologia da CSC: Como a Doença se Desenvolve
A CSC resulta de uma combinação de disfunção do EPR e alterações na coroide:
- Hiperpermeabilidade da Coroide: A coroide torna-se “vazada”, permitindo que o fluido passe para o espaço sub-retiniano.
- Disfunção do EPR: O EPR, que normalmente bombeia o fluido para fora do espaço sub-retiniano, falha em sua função.
- Efeito dos Corticosteroides: Os corticosteroides pioram a permeabilidade da coroide e a função do EPR.
Sintomas da Coriorretinopatia Serosa Central (CSC)
Os sintomas variam, mas os mais comuns são:
- Visão embaçada ou borrada (principalmente na área central)
- Escotomas centrais (manchas escuras na visão central)
- Micropsia (objetos parecem menores)
- Metamorfopsia (linhas retas parecem onduladas)
- Alterações na percepção das cores e redução do contraste
Em casos crônicos, os danos ao EPR podem ser irreversíveis, levando a sintomas mais graves.

Diagnóstico da CSC
O diagnóstico combina a avaliação clínica do oftalmologista com exames de imagem:
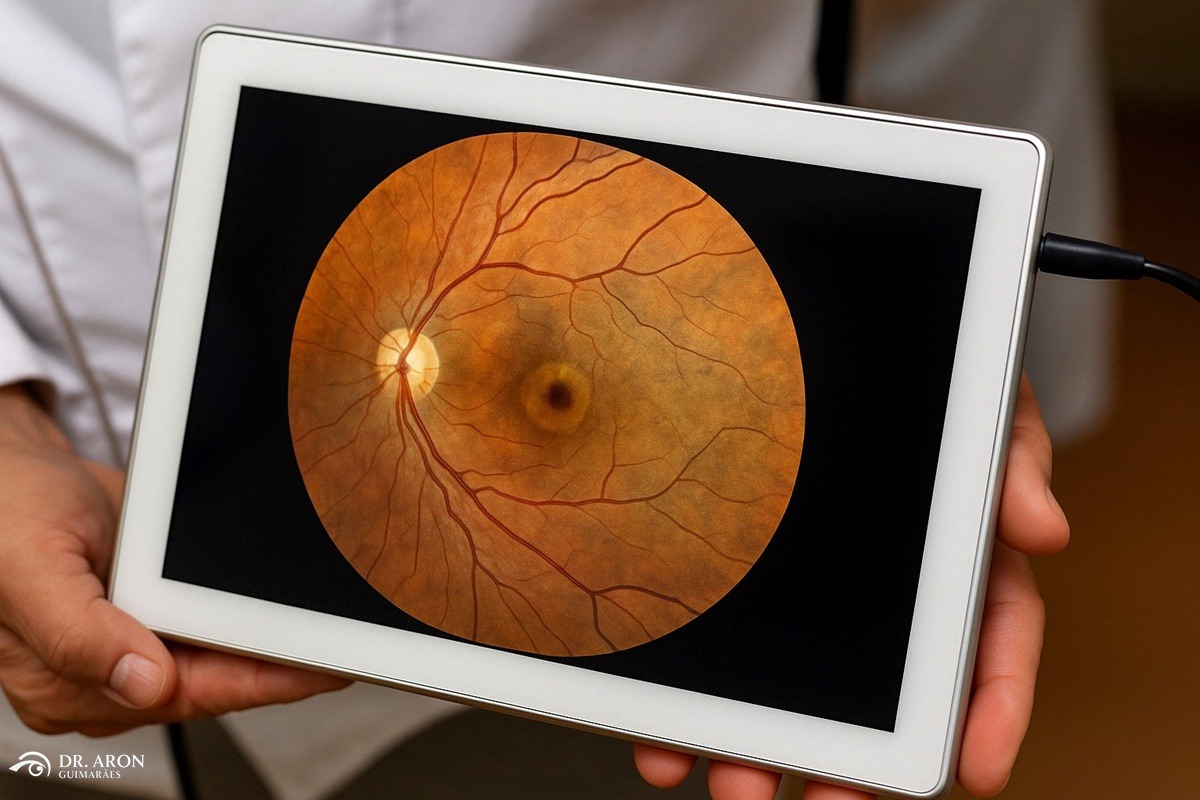
- Tomografia de Coerência Óptica (OCT): Exame essencial, mostra o fluido sub-retiniano e alterações no EPR com alta precisão.
- Angiografia com Fluoresceína (AF): Mostra os pontos de vazamento, que podem aparecer como “manchas de tinta” ou “fumaça”.
- Angiografia com Verde de Indocianina (ICG): Avalia a hiperpermeabilidade da coroide, importante em casos crônicos.
- Angio-OCT: Detecta neovascularização (novos vasos sanguíneos anormais) associada.
Diagnósticos Diferenciais
É crucial diferenciar a CSC de outras condições, como:
- Degeneração macular relacionada à idade (DMRI)
- Uveítes
- Descolamentos exsudativos de retina
A combinação dos exames de imagem é fundamental para o diagnóstico correto.
Tratamentos para a Coriorretinopatia Serosa Central (CSC)
O tratamento depende da gravidade, duração e impacto na visão:
- Observação: Em casos agudos, a CSC frequentemente se resolve sozinha em 4-6 meses. O acompanhamento regular é essencial.
- Terapias Baseadas em Laser:
- Terapia Fotodinâmica (PDT): Muito utilizada em casos crônicos. Um medicamento (verteporfina) é injetado na veia e, em seguida, um laser de baixa intensidade é aplicado na área afetada, reduzindo a permeabilidade da coroide.
- Laser Focal: Usado para tratar vazamentos localizados fora da área central da visão.
- Tratamentos Medicamentosos:
- Antagonistas de Mineralocorticoides: (Ex: espironolactona, eplerenona) Reduzem o fluido sub-retiniano e a espessura da coroide.
- Outros: Inibidores de MRA estão sendo estudados.
- Mudanças no Estilo de Vida: Reduzir o estresse, melhorar a qualidade do sono e, se possível, suspender o uso de corticosteroides (sob orientação médica) são medidas importantes.
Perspectivas Futuras no Tratamento da CSC
A pesquisa continua a explorar novas opções terapêuticas:
- Terapias anti-VEGF: O Fator de Crescimento Endotelial Vascular (VEGF) é uma proteína que estimula o crescimento de vasos sanguíneos e aumenta a permeabilidade vascular. Em algumas condições oculares, como a degeneração macular relacionada à idade (DMRI) e a retinopatia diabética, há um excesso de VEGF, levando ao crescimento de vasos sanguíneos anormais e frágeis que vazam fluido e sangue na retina.
- Laser de micropulso: Utiliza pulsos de laser ultracurtos para estimular o EPR a bombear o fluido, minimizando o dano térmico.
Prognóstico e Acompanhamento
A maioria dos casos agudos de CSC tem bom prognóstico, com recuperação visual completa. No entanto, a CSC crônica ou recorrente pode levar a danos permanentes na visão. A taxa de recorrência é de 30% a 50%, por isso, o acompanhamento oftalmológico regular é crucial para detectar e tratar precocemente qualquer novo episódio.
Perguntas Frequentes (FAQ)
Fontes Utilizadas:
- Fung, A. T., Yang, Y., & Kam, A. W. (2023). Central serous chorioretinopathy: A review. Clinical & Experimental Ophthalmology, 51(3), 243-270.
- Bousquet, E., et al. (2023). Choriorétinopathie séreuse centrale: une revue. Ophthalmology.